O Brasil registrou 88 casos confirmados do vírus Mpox, com a maioria sendo no estado de São Paulo, que desde janeiro contabiliza 62 casos. Os outros registros aparecem no Rio de Janeiro (15), em Rondônia (4), em Minas Gerais (3), no Rio Grande do Sul (2), no Paraná (1) e no Distrito Federal (1). Os quadros leves a moderados predominam e não há óbitos. Em 2025, foram registrados no país 1.079 casos e 2 óbitos. Os dados são do Ministério da Saúde. 

A prefeitura de Ribeirão Preto registrou oficialmente até agora dois casos.
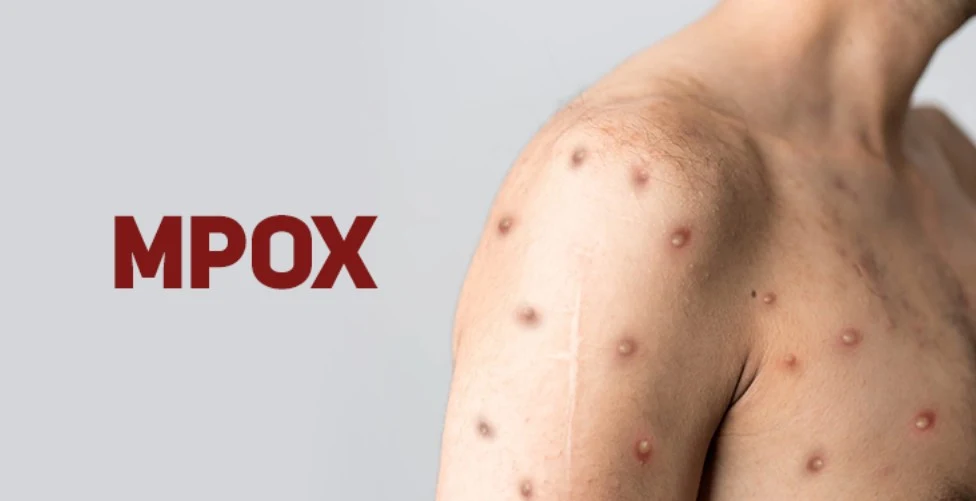
O que é Mpox e quais são os sintomas?
Causada pelo vírus Monkeypox, a doença tem seu contágio por meio de contato pessoal próximo com lesões na pele, fluidos corporais, sangue ou mucosas de pessoas infectadas. O sintoma mais comum da doença é a erupção na pele, semelhante a bolhas ou feridas, que pode durar de duas a quatro semanas. O quadro pode incluir febre, dor de cabeça, dores musculares, dores nas costas, apatia e gânglios inchados. A erupção cutânea pode afetar o rosto, as palmas das mãos, as solas dos pés, a virilha, as regiões genitais e/ou anal.
Como a Mpox é transmitida?
O vírus se espalha de pessoa para pessoa por meio do contato próximo com alguém infectado, incluindo falar ou respirar próximos uns dos outros, o que pode gerar gotículas ou aerossóis de curto alcance; contato pele com pele, como toque ou sexo vaginal/anal; contato boca com boca; ou contato boca e pele, como no sexo oral ou mesmo o beijo na pele.
O compartilhamento de objetos recentemente contaminados com fluidos ou materiais de lesões infectantes também podem transmitir a doença.
Em quanto tempo a doença se manifesta?
O intervalo de tempo entre o primeiro contato com o vírus até o início dos sinais e sintomas da Mpox (período de incubação) é tipicamente de 3 a 16 dias, mas pode chegar a 21 dias.
Ao notar os sintomas, é preciso procurar uma unidade de saúde para fazer o exame laboratorial, que é a única forma de confirmação. O diagnóstico complementar deve ser realizado considerando as seguintes doenças: varicela zoster, herpes zoster, herpes simples, infecções bacterianas da pele, infecção gonocócica disseminada, sífilis primária ou secundária, cancróide, linfogranuloma venéreo, granuloma inguinal, molusco contagioso, reação alérgica e quaisquer outras causas de erupção cutânea papular ou vesicular.
“Pessoas com suspeita ou confirmação da doença devem cumprir isolamento imediato, não compartilhar objetos e material de uso pessoal, tais como toalhas, roupas, lençóis, escovas de dente, talheres, até o término do período de transmissão”, orienta o Ministério da Saúde.
Qual é o tratamento?
O tratamento consiste no alívio dos sintomas, na prevenção, no manejo das complicações e em evitar sequelas. A maioria dos casos apresenta sinais e sintomas leves e moderados. Não há medicamento aprovado especificamente para Mpox.
A prevenção consiste em evitar contato direto com pessoas com suspeita ou confirmação da doença. Caso seja necessário ter contato, a recomendação é a de utilizar luvas, máscaras, avental e óculos de proteção.
Também é recomendado lavar as mãos com água e sabão ou utilizar álcool em gel frequentemente. As medidas de higiene são especialmente importantes após o contato com a pessoa infectada, suas roupas, lençóis, toalhas e outros itens ou superfícies que possam ter entrado em contato com as erupções e lesões da pele ou secreções respiratórias.
“Lave as roupas de cama, roupas, toalhas, lençóis, talheres e objetos pessoais da pessoa com água morna e detergente. Limpe e desinfete todas as superfícies contaminadas e descarte os resíduos contaminados (por exemplo, curativos) de forma adequada”, alerta o Ministério.
Mpox pode matar?
Na maioria dos casos, os sintomas da doença desaparecem sozinhos em poucas semanas. Mas, em algumas pessoas, o vírus pode provocar complicações médicas e mesmo a morte. Recém-nascidos, crianças e pessoas com imunodepressão pré-existente correm maior risco de sintomas mais graves e de morte pela infecção.
Quadros graves causados pela Mpox podem incluir lesões maiores e mais disseminadas (especialmente na boca, nos olhos e em órgãos genitais), infecções bacterianas secundárias de pele ou infecções sanguíneas e pulmonares. As complicações se manifestam ainda por meio de infecção bacteriana grave causada pelas lesões de pele, encefalite, miocardite ou pneumonia, além de problemas oculares.
Pacientes com Mpox grave podem precisar de internação, cuidados intensivos e medicamentos antivirais para reduzir a gravidade das lesões e encurtar o tempo de recuperação. Dados disponíveis mostram que entre 0,1% e 10% das pessoas infectadas pelo vírus morreram, sendo que as taxas de mortalidade podem divergir por conta de fatores como acesso a cuidados em saúde e imunossupressão subjacente.
São Paulo
Apesar dos números apresentados pelo governo federal, a Secretaria Estadual da Saúde de São Paulo (SES-SP) afirma que o número de casos no estado é de 50. A capital paulista é a cidade com maior número de casos: 31. Campinas, Paulínia, Sumaré, Hortolândia, Sorocaba, Várzea Paulista, Araquaquara, Osasco, Cotia, Jandira, Serrana, Arujá, Santos, Guarulhos e Pradópolis registram um caso. Em Ribeirão Preto e Mogi das Cruzes, são dois em cada. No ano passado, em janeiro foram registrados 79 casos e em fevereiro 47 casos, totalizando, 126 casos nos dois primeiros meses do ano.